第二节 冻伤
一、概述
冻伤是在一定条件下由于寒冷作用于人体,引起局部的乃至全身的损伤。损伤程度与寒冷的强度、风速、湿度、受冻时间以及局部和全身的状态有直接关系。在寒冷地区不论平时战时均可发生冻伤,尤其在战时,由于饥饿、疲劳、野外作业,或战斗持续时间较久,以及夜间长途行军,御寒设备不足或鞋袜不适等。冻伤往往急剧增多,甚至成批发生,造成非战斗减员,对部队战斗力影响很大。据不完全统计,第一次世界大战期间(1914-1918)法军冻伤约12万人,英军冻伤8万4千人,意军冻伤近30万人,德军冻伤1万3千人。第二次世界大战期间,德军 冻伤11万2千人,美军冻伤9万人。朝鲜战争中,美国侵略军后送的5万名伤员中约一半是冻伤。我志愿军在抗美援朝期间,据东北军区抗美援朝统计资料:1951年冻伤伤员占全部收容数的15.2%(其中下肢冻伤占90.8%,上肢占9.2%),根据在入朝参战的第二次战役中(1950年11月25日-12月24日),三个军发生的4万4千余名伤员中,冻伤占近3万名(68%)。
依损伤的性质冻伤可分为冻结性损伤与非冻结性损伤两类。
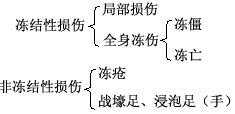
冻结性与非冻结性的损伤的区别,主要在于受损伤时环境的温度是否达到组织冰点以下和局部组织有无冻结史而定。在实际遇到的伤员中,以局部冻伤最为常见,临床上通常所说的冻伤,即指此类损伤。有时轻微的局部冻伤与冻疮往往不易区别。此外,也有以损伤进行分类的,即分为全身性损伤(包括冻僵与冻亡)和局部性损伤(包括冻伤,冻疮,占壕足,浸泡足(手)等)。
局部性损伤多发生于身体暴露部位,如足,手,耳和颜面等。其中以足部尤为多见,据统计约占冻伤总数的半数以上。例如抗美援朝期间我志愿军某部统计的后送冻伤伤员中,下肢冻伤占97.3%,上肢占2.7%,但平时与战时也略有不同,据某寒区部队近年冻伤的统计,足占52.8%,手占36.5%颜面占11.7%(耳鼻)。
二、冻结性损伤
(一)冻伤(局部冻伤)
【病理生理变化】可分三个阶段:
1.生理调节阶段:冻伤之初,人体为了调节产热与散热之间的动态平衡,主要表现为产热增加和散热减少。产热增加的主要表现为肌肉紧张度增加,随之出现寒战,使代谢增高。如寒冷继续增加,肝脏代谢活动也增强。散热减少的主要表现为皮肤血管收缩,使血流减少,皮肤温度降低,以减少散热。如果寒冷持续时间较长,皮肤血管往往出现短暂的扩张,使局部血流增快,皮温回升,循环暂时得以改善。但人体为了避免热量散失,血管又随之收缩。此种血管的收缩与扩张,均为人体抵御寒冷的保持反应。当然,最后人体为了保持中心体温,皮肤和肢端血管持续收缩。
总之,在受冻之初,各项生理功能均趋亢进,如代谢增加,心跳加快,血管的舒缩交替等。如寒冷持续过久,势必出现抑制,从而代谢降低,心跳减慢,导致中心体温降低。此后皮肤及肢端血管出现持续性收缩,皮肤和肢体末端组织就可能发生冻结。
2.组织冻结阶段:当组织温度降至冰点(皮肤冻结温度为-50C)以下时,就会开始发生冻结。冻结分为速冻与缓冻。
速冻:如接触温度很低的金属(如寒区置于户外的武器金属部分)或液体(如液氮)等,可以立即造成接触部位的皮肤冻结。如未能及时脱离接触,冻结组织可以迅速加深,严重者可将皮肤冻结在寒冷的固体上,强行脱离,可造成撕脱伤。
缓冻:常见的冻伤发病过程均属于缓冻时,首先使细胞外液的水份形成晶体(冰核),随着时间的延长,冰晶体逐渐增大。(速冻时不仅细胞外液冻结,同时细胞内液也冻结,但形成的冰晶体一般较缓冻时为小)。因此,缓冻对组织损伤过程主要与细胞外的渗透压改变有关。当外界温度低于组织冰点时,细胞外液中的水分形成冰晶体,电解质浓度(主要是钠离子)和渗透压升高,细胞内分向细胞外大量渗出(有人研究,细胞失水达78%时,即可造成细胞的损伤,而在冻伤时,失水程度可达85-90%),使组织脱水,蛋白质变性,酶活性降低,细胞发生皱缩,造成细胞内能量代谢物质的耗竭和丢失,从而使细胞线粒体的呼吸率下降,造成大量中间产物的堆积。这是受冻组织死亡的主要原因。
此外,以往还认为,由于细胞外液冰晶体的不断增大,对组织细胞产生机械作用,使细胞间桥断裂或细胞膜破裂,细胞内容物外溢,也是造成细胞死亡的重要原因。
由于损伤系在组织冻结时造成,通常称为原发性的损伤。
3.复温融化阶段 在复温后,如系表浅的皮肤冻结,局部只呈现一般炎性反应,而无严重组织坏死,一般在1-2周后痊愈。如系深部组织发生冻结,不仅电解质紊乱和代谢障碍依然存在,而且出现局部微循环障碍。这是由于复温后冻区的血流暂时恢复,血管扩张,而冻结阶段血管壁已被损伤(内皮细胞对寒冷极为敏感)甚致破裂,故毛细胞管通透性和渗出增加,局部出现水肿和水疱,继而出现血流减慢和血液瘀滞,血液有形成分堆积,以至血栓形成。此种复温后的改变称为冻溶性损伤或继发性损伤。根据实验观察,组织复温融化后10分钟,就可出现微循环的闭塞现象。24小时在小动脉、小静脉内有明显的血栓,3-4天发展成成 弥散性血栓形成,导致组织坏死。故有人认为,在一定条件下,冻伤组织的40%是原发性损伤,60%是由于循环恢复后继发的损伤,因此 复温的方法对减少组织损伤有重要关系。
【临床表现】局部冻伤的临床表现可分为反应前期(前驱期),反应期(炎症期)和反应后期(恢复期)。
1.反应前期 系指冻伤后至复温融化前的一个阶段,其主要临床表现有受冻部位冰凉,苍白、坚硬、感觉麻木或丧失。由于局部处于冻结状态,其损伤范围和程度往往难以判定。
2.反应期 包括复温融化和复温融化后的阶段。冻伤损伤范围和程度,随复温后逐渐明显。我国自70年代起将冻伤的严重程度,统一改为三度分类法。其临床表现如下:
一度 损伤在表皮层。局部皮肤发红,肿胀,主要症状是刺痛、灼痛,一般能在短期内(约1周)痊愈。有时在数周或数月仍有局部出汗过多和冷感等后遗症状。一度冻伤与冻疮的损伤机理虽有所不同,便临床表现和治疗基本相同。
二度 损伤达真皮层。有局部充血和水肿,复温后12-24小时出现浆液性水疱形成。疱液多为澄黄色,透明,疱底呈鲜红色,局部疼痛较剧,但感觉迟钝,对针刺,冷、热感觉消失。如无并发感染,4-5天后水肿减轻,水疱逐渐干燥,形成痂皮,2-3周后开始脱痂痊愈。
三度 损伤达皮肤全层,皮下组织甚至肌肉,骨骼 。有显著的水肿和水疱,疱液多属血性,为鲜红色或咖啡色,疱底呈灰白色或污秽色。皮肤为青紫色、灰白色、苍白色甚至紫黑色,指(趾)甲床呈灰黑色。如无继发感染,局部变干、缩小,呈干性坏死,继发感染,则坏死组织产生恶臭分泌物,呈湿性坏死。干性坏死出现分界线的时间,一般需要1-2个月.从坏死组织的完全脱落,健康肉芽的出现和上皮形成,往往需要2-3个月以上的时间。
表1-20 二、三度冻伤复温后鉴别
| 鉴别内容 | 二度 | 三度 |
| 皮肤颜色
水 疱 | 红或紫红
多为澄黄色,浆液性 | 表紫,苍白,或紫黑
多为红色或咖啡色 |
| 疱 底 | 鲜红色 | 灰白或污秽色 |
| 渗 出 物 | 较少 | 较多 |
| 感 觉 | 痛觉过敏,深感觉存在 | 深浅感觉迟钝或丧失 |
| 皮 温 | 增高或正常 | 降低 |
3.反应后期 系指一、二度冻伤愈合后,和三度冻伤坏死组织脱落后, 肉芽创面形成的阶段。此期可出现:①浆伤皮肤局部发冷,感觉减退或敏感;②对冷敏感,寒冷季节皮肤出现苍白或青紫;③痛觉敏感,肢体不能持重等。这些表现系由于交感神经或周围神经损伤后功能紊乱所引起。
【急救与冶疗】
1.急救和治疗原则:①迅速脱离寒冷环境,防止继续受冻;②抓紧时间尽早快速复温;③局部涂敷冻伤膏;④改善局部微循环;⑤抗休克,抗感染和保暖;⑥应用内服活血化瘀等类药物;⑦二、三度冻伤未能分清者按三度冻伤治疗;⑧冻伤的手术处理,应尽量减少伤残,最大限度的保留尚有存活能力的肢体功能。
2.快速复温:尽快使伤员脱离寒冷环境后,如有条件,应立即进行温水快速复温,复温后在充分保暖的条件下后送。如无快速复温条件,应尽早后送,后送途中应注意保暖,防止外伤。到达医疗单位后应立即进行温水快速复温。特别对于救治仍处于冻结状态的二、三、度烧伤,快速复温是效果总显著而关键的措施。
具体方法:将冻肢浸泡于420C(不宜过高)温水中,至冻区皮肤转红,尤其是指(趾)甲床潮红,组织变软为止,时间不宜过长。对于颜面冻伤,可用420C的温水浸湿毛巾,进行局部热敷。在无温水的条件下,可将冻肢立即置于自身或救护者的温暖体部,如腋下、腹部或胸部,以达复温的目的。
救治时严禁火烤、雪搓,冷水浸泡或猛力捶打患部。
3.改善局部微循环 三度冻伤初期可应用低分子(分子量40,000以下)右旋醣酐,静脉点滴,逐日给药500~1000亳升,维持7~ 10天,以降低血液粘稠度,改善微循环。必要时也可采用抗凝剂(如肝素)或血管扩张剂(罂粟硷、苄胺唑啉等)。
4.局部处理
(1)局部用药: 复温后局部立即涂敷冻伤外用药膏,可适当涂厚些,指(趾)间均需涂敷,并以无菌敷料包扎,每日换药1~2次,面积小的一、二度冻伤,可不包扎,但注意保暖。
可供使用的冻伤膏有呋喃西林霜剂:呋喃西林、考地松霜剂:呋喃西林、右旋醣酐霜剂等,其配方与配制方法如下:
表1-21
| 名称 | 每100克霜剂成分及含量 | 治疗对象 | |
| 呋喃西林 | 其它药物 | ||
| 呋喃西林霜剂 | 1克 | 一、二度冻伤 | |
| 呋喃西林
考地松霜剂 | 1克 | 氢化考地松0.05克 | 一、二度冻伤 |
| 呋喃西林
右旋糖酐霜剂 | 1克 | 低分子或小分子
右旋糖酐5克 | 三度冻伤 |
| 公薄英复方霜剂 | 1克 | 薄公英提取液2毫升 | 三度冻伤 |
*薄公英提取液1毫升相当生药4克
基质配方完全相同
油相基质:硬脂酸17克,液体石腊25克,羊毛脂2克。
水相基质:三乙醇胺2克,甘油(药用)5克,尼泊金甲酯0.1克,蒸馏水48~49毫升。
配制方法:交呋喃西林置于乳钵中研成细粉,加入甘油磨成糊状,再加2~3毫升蒸馏水,研匀备用。将油相在水浴中加热至全部溶化,继续加热至750C。将水相在水浴中加热溶化至750C后,缓慢加入750C的油相中,边倒边搅拌,并加入呋喃西林甘油糊。继续研磨成霜剂。
(2)水疱的处理 应在无菌条件下抽出水疱液,如果水疱较大,也可低位切口引流。
(3)感染 创面和坏死痂皮的处理,感染创面应及时引流,防止痂下积脓,对坏死痂皮应及时蚕食脱痂。
(4)及时清除坏死痂皮的处理,肉芽创面新鲜后尽早植皮,消灭创面。早期皮肤坏死形成干痂后,对于深部组织生活能力情况,往往不易判断,有时看来肢端已经坏死,但脱痂后露出肉芽创面(表明深部组织未坏死),经植皮后痊愈。因此,对冻伤后截肢应取慎重态度,一般认其自行分离脱落,尽量保留有活力的组织,必要时可进行动脉造影,以了解肢端血液循环情况。
5中医中药治疗:应着重温经通络,活血化瘀。方剂:
| 乳香 | 9克 | 没药 | 9克 |
| 桃仁 | 9克 | 丹参 | 30克 |
| 当归 | 6克 | 毛冬青 | 30克 |
| 黄芩 | 15克 | 大黄 | 4.5克 |
| 甘草 | 6克 | 黄芪 | 15克 |
| 双花 | 15克 | 连翘 | 15克 |
共煎为一剂,一日服二次,连服7~14剂,亦可根据病人情况随证加减。
6.预防感染 严重冻伤应口服或注射抗菌素:常规进行破伤风预防注射。
(二)冻僵(全身冻伤)
【发病因素】冻僵亦称全身冻伤,是身体长时间暴露于寒冷环境中引起,致全身新陈代谢机能降低,热量大量丧失,体温无法维持,最后意识昏迷,全身冻僵。人体受寒之初,一方面用增强代谢产生热量,故肌肉收缩,心跳加快,血压上升、呼吸次数增加;另方面外周血管收缩,减少散热。如继续受冻,散热超过产热,体温即开始下降,至320C以下,寒战不再发生,代谢逐渐降低,血压,脉搏、呼吸也开始下降;致300C以下,进入昏迷状态全身木僵。若不及时抢救,终将导致死亡。
冻僵常发生于突然降温或遭遇暴风雪时,尤其是衣着单薄,饥饿,疲劳,迷路,醉酒等意外情况下容易发生,平时少见。但我国国土辽阔,在高山雪地作业的勘探队员或侦察员,于寒带地区遇险的飞行员,在海洋中遭受暴风雪的意外袭击的水兵、渔民等均可能发生冻僵。
【病理生理】机体对寒冷反应的病理过程分为机能代偿和机能衰竭两方面,主要表现如下:
1.神经系统:体温在340C时可出现健忘症,低于320C时触觉,痛觉丧失,而后意识丧失,瞳孔扩大或缩小。
2.循环系统:体温下降后,血液内的水分由血管内移至组织间隙,血液浓缩,粘度增加,200C时半数以上的外围小血管血流停止,肺循环及外周围阻力加大;190C时冠状动脉血流量为正常的25%,心输出量减少,心率减慢,出现传导阻滞,可发生心室纤维性颤动。
3.呼吸系统:呼吸中枢受抑制,呼吸变浅,变慢,290C时呼吸比正常次数减少50%,呼吸抑制后进一步加重缺氧,酸中毒及循环衰竭。
4.肾脏 由于肾血管痉挛,肾血流量减少,紧小球滤过率下降。体温270C时,肾血流量减少一半以上,肾小球滤过率减少1/3。如果持续时间过久,导致代谢性酸中毒,氮质血症及急性肾功能衰竭。
【临床表现和诊断】伤员皮肤苍白,冰凉,有时面部和周围组织有水肿,神志模糊或昏迷,肌肉强直,肌电图和心电图可见细微震颤,瞳孔对光反射迟钝或消失,心动过缓,心律不齐,血压降低中测不到,可出现心房和心室纤颤,严重时心跳停止。呼吸慢而浅,严重者偶而可见一、二次微弱呼吸。
如有受冻病史只要测量肛温和作心电图使可确定诊断。不必作过多的化验。但应注意,普通的体温计不适用(只能测到350C)。可用水温计插入肛门,最少5厘米以上。
一般来说,直肠温度在28~300C以上,多可复苏,250C左右即有死亡的危险。新疆军区总医院救活了一例严重冻僵。肛温仅220C的病人。国外也有中心体温180C 而得以复苏的个别病例报导。
【急救与治疗】关键是迅速恢复病人中心体温,防止并发症。
迅速而稳妥地将病人移入温暖环境,脱掉衣服、鞋袜,采取全身保暖措施,盖以棉被或毛毯,并用热水袋,水壶加热(注意用垫子,衣服或毯子隔开,不要直接放在皮肤上以防烫伤)放腋下及腹股沟,有条件用电毯包裹躯开,红外线和短波透热等,也可用温水,将病人浸入40~420C温浴盆中,水温自34~ 350C开始,5~10分钟后提高水温到420C,待肛温升到340C,有了规则的呼吸入心跳时,停止加温。
如病人意识存在,可给予温热饮料或小量酒,静脉滴入加温10%葡萄糖水(可将输液管加长到5~6米,浸泡在38~400C水浴中),有助于改善循环。
除体表复温外,也可采用中心复温法,尤其是那些严重冻僵的伤员。可采用体外循环血液加温和腹膜透析。腹膜透析在一般医院都能进行,可用加温到49~540C的透析液悬挂在3~4尺高度,通过在430C水浴中保温的导管,灌入腹腔内,进行腹膜透析,每次约20~30分钟,可连续透析5~6次。每小时可使肛温升高2.9~3.60C,有助于改善心、肾功能。
其它治疗,包括纠正心律紊乱和酸中毒,注意并发症(肺炎,心肾功能不全、脑、肺水肿)的防治等。如伴有局部冻伤,应先抢救冻僵后,再按冻伤治疗原则处理。
三、非冻结性损伤
(一)冻疮 冻疮是在寒冷潮湿的环境下发生的,非冻结性局部组织损伤。发生冻 疮的气温多在冰点以上(0~100C)。好发部位,多在手指、手背、足趾、足跟、耳廊等处。局部出现红斑,弥漫性水肿,并出现大小不等的结节 ,感觉异常,灼痒,胀痛,有时出现水疱。水疱破溃后形成表浅溃疡,渗出浆液,并可感染化脓。
治疗基本同一、二、度冻伤。每日可用420C温水浸泡,每次20分钟,用毛巾擦干;室温保持在150C以上,并注意局部保暖,亦可用按摩或透热疗法,一般一周可愈。如有破溃感染,局部涂敷冻伤膏。我国民间验方,如用辣椒杆可花椒煎水浸泡患部,据报导效果较好。
(二)战壕足 战时长时间站立于潮湿寒冷的战壕内引起的一种足部损伤。
(三)水浸足或水浸手 手和足长时间浸渍于寒冷的水中,所引起的局部损伤。
(四)防空壕足 第二次世界大战时间,许多年老体弱的人,在防空壕(洞)内蹲坐或蜷屈时间过久,影响下肢血液循环,局部血液郁积所发生的足部损伤。
这三种损伤的病理生理变化,有许多共同点。受冻温度都在组织冰点以上,受伤部位广泛,除有皮肤损伤和血管变化外,尚有广泛的炎性反应,特别是肌肉和神经的损伤和变性。临床表现:在反应前期,由于血管收缩和痉挛,血管的搏动减弱或消失,足部开始潮红后转为苍白,受冻者足部沉重不适,继之麻木疼痛,尤以足弓部及足底部较著。反应期症状更明显,首先是血管的极度扩张,充血和水肿,局部发热和动脉明显搏动,间或产生水疱及渗血现象。其次感觉神经紊乱,足部疼痛,活动或不垂位置时加剧。反应后期,足部水肿消退,但对寒冷非常敏感,而且易于出汗,活动时水肿又可出现,且疼痛,影响持久站立,严重者有时可遗留足部肌肉萎缩,骨质疏松。
对以上三种损伤,早期治疗可防止感染及减轻局部组织损伤,治疗方法与冻疮局部疗法相仿,可参照进行。
四、冻伤的预防
多数冻伤是以可预防的,主要预防措施如下:
(一)做好防冻的宣传教育,提高思想认识,加强锻炼,增强体质,提高耐寒能力:①有计划地循序渐进地组织耐寒锻炼,例如组织部队爬山、滑雪,跑步等,坚持冷水洗手,洗脸,洗脚和擦浴(应从热天开始)。②掌握冻伤规律,抓住防冻重点,例如容易发生冻伤的天气,主要是冷天和大风天,特别是气温骤变的天气;易冻部位,主要是身体暴露部位和肢端,如手、足、耳、鼻、颜面等;易发冻伤的时机,多在战士单独执勤、特别是在站岗放哨时往往站立不动,或执行紧急任务时的分队等。掌握好以上规律,采取相应措施,实践证明是可以减少或防止冻伤的发生。③加强行政管理,做好物资保证。落实防冻保暖措施,入冬前维修门、窗、火炉、火墙,草垫。衣着应温暖不透风,且松紧适度,鞋袜不能过紧。④积极改善伙食,饮食时间合理安排,间隔不宜太长,注意质量,并保证吃热食。⑤运送伤员途中注意防寒保暖。切忌立即用火烤或用雪擦受冻部位。
(二)战士或个人防冻应做到“七勤”“六不要”即:勤进行耐寒锻炼;勤准备防寒物品;烤换鞋袜、鞋垫,尤其是“汗脚”的更应注意;勤活动手足,揉搓额面;勤用热水烫脚;勤互相督促;勤交流防冻经验。不要穿潮湿,过紧的鞋袜;不要长时间静止不动;不要在无准备时单独外出;不要赤手接触温度很低的金属;不要用火烤,雪搓或冷水浸泡受冻部位;不要酗酒。
长期驻防寒区的部队,历年都总结了许多行之有效的防冻经验,只要把这些措施和经验认真重视,勇于实践,就能取得在严寒时的行动自由。
五、冻伤的分级救治
(一)连营急救:
1.迅速将伤员移入温暖环境,脱掉(或剪掉)潮湿冻结的衣服鞋袜(如衣服鞋袜冻结在皮肤上,不宜强行脱去,可右复温过程中缓慢移除)。
2.有条件时尽快用40~420C的温水实施快速融化复温,至组织软化,皮肤,甲床转红为止。外敷冻伤膏进行无菌包扎。禁用冷水浸泡,雪搓,火烤。
3.伤部疼痛可口服或注射止痛剂。
4.在保暖的条件下迅速后送。
(二)团的救护
1.对未进行复温的伤员进行快速复温(已复温者不要再复温)。
2.复温后外敷冻伤膏,每日1~2次,无菌包扎。
3.有条件时静脉滴注低分子右旋醣酐,每次500毫升,每日1~2次,持续1周。
4.重冻伤应预防感染。应用抗菌素(青毒素每日160万单位,链毒素每日一克),或口服磺胺类药物。
(三)师救护所或第一线野战医院:
1.对全身冻伤(冻僵)或重度(深部)冻伤,实施补充治疗如未复温者仍应抓紧复温;抗休克,抗感染,预防并发症等;于24~48小时内后送。
2.对轻度冻伤生活能自理者可酌情留治。
3.对一时不能后送的重度伤员,应严格按照早期处理各项措施进行救治。
(四)专科医院或后方医院
完成冻伤伤员的最终治疗,积极处理创面,适时清除坏死组织,及早植皮消灭创面。力争减轻或避免残废。
